VTE 予防における圧迫療法の重要性を理解する
小さな傷ができたとき、私たちはよく、傷を保護し、それ以上の出血を防ぐ血液の凝固能力を称賛します。しかし、血液が悪いタイミングで、誤った場所で凝固し始めると、人生を一変させる、あるいは致命的な結果を招くことがあります。深部静脈血栓は、毎年何百万人もの人々に多大な苦痛を引き起こしています。この記事では、血栓とその原因、および Flowtron Active Compression System がどのように発症予防に役立つかを詳しく説明します。
「静脈血栓塞栓症(VTE)の患者数は、世界中で年間1000万人と推定されています。VTEは生命を脅かす病態であり、急性期医療提供者や医療システムにとって大きなコスト負担となります」と、Arjo の VTE 予防製品カテゴリー管理のグローバルディレクターである Henrik Runnerström は言います。
患者の約30%がVTE発症後30日以内に死亡し、予期せぬ入院患者の死亡例の25%は解剖時に肺塞栓症と診断されています。1。
深部静脈血栓症 (DVT) 患者の約 3 分の 1が、苦痛、腫れ、痛みを引き起こす血栓後症候群を発症します1。このような患者の 25%2 が、慢性潰瘍に罹患し、その結果、多額の治療費が継続的にかかることになります3。
Henrik は続けて語ります。「人的苦痛に加えて、VTE 症例の数の多さが、救急医療提供者や医療システムにとって、大きなコスト負担となります。」
VTE とは何か?
静脈血栓塞栓症 (VTE) は、深部静脈血栓症 (DVT) と肺塞栓症 (PE) の総称です。 DVT とは、深部静脈(最も一般的には下肢)に血栓が形成されることであり、一方、PE は血栓が遊離して肺に移動し、血液供給の一部または全部を阻害することで起こります。
肺塞栓症は、死に至る可能性のある病態です4。VTE の早期診断と治療で回復できたとしても、長期にわたる合併症は、生涯にわたる治療と苦痛をもたらす可能性があります。
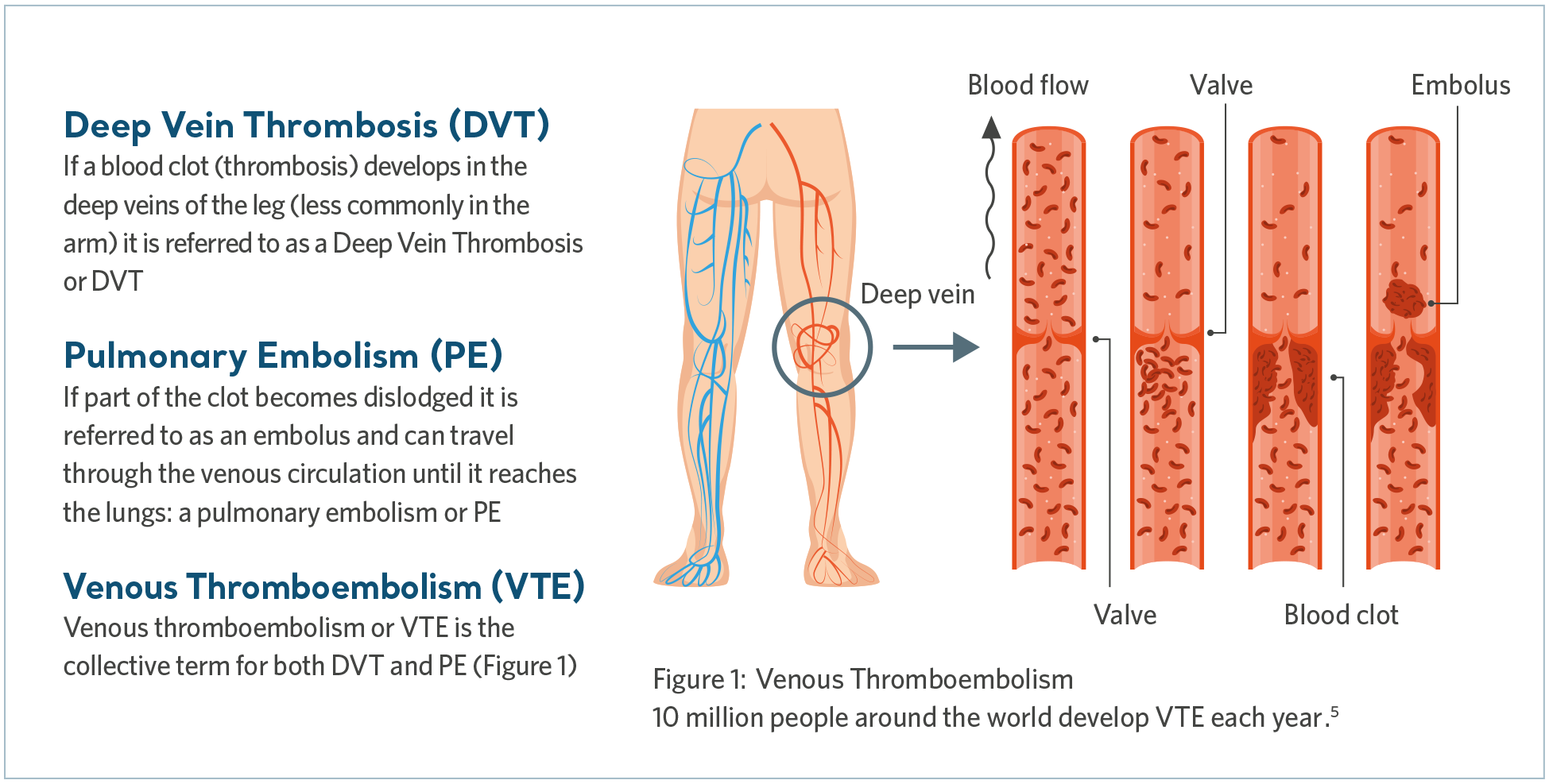
VTE の原因は何か?
VTE は、「Virchow の 三徴 (血栓形成の 3 要因) 」と総称される複数の危険因子が、恒常性のバランスを崩し、血栓形成を引き起こすときに発症します。6 Virchow の三原則を構成する各要素を見てみましょう。
Virchow の 三徴
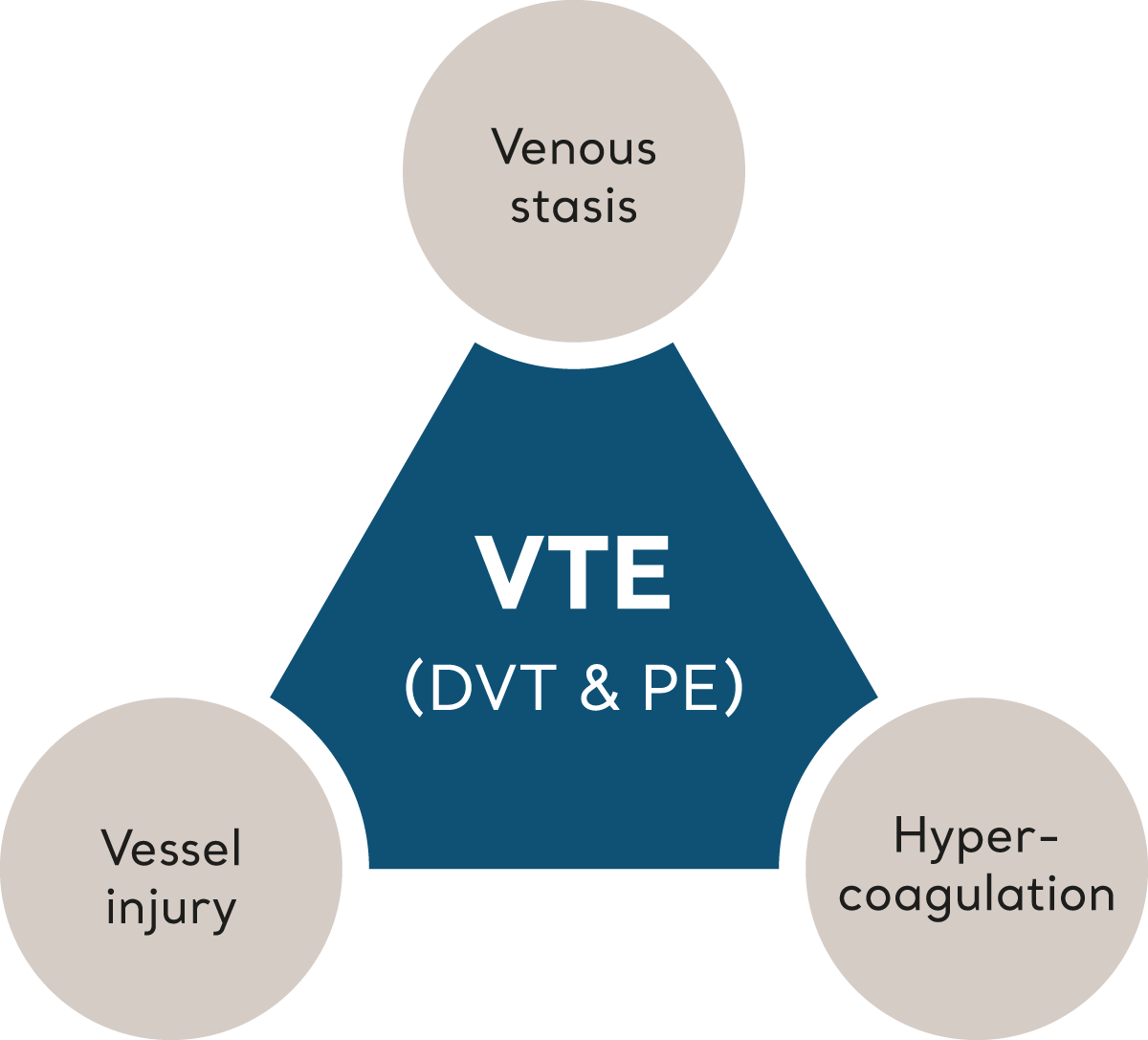
血流の停滞
深部静脈で血流が遅くなる (鬱血) 状態は VTE のリスクを増大させます。高齢化、虚弱、または寝たきりの状態などによる不動状態は、明らかに危険因子となります。
DVT の既往など、腫瘍やリンパ節による外力や圧力による深部血管の物理的閉塞も関係しています。
血液凝固亢進
血液の密度と化学的性質の変化は、血液凝固の傾向を高める可能性があります。これは、単純な脱水症や低酸素症、悪性腫瘍、外傷、ホルモン療法、全身性炎症性疾患、及び遺伝的素因などの状態が関係しています。
血管損傷
損傷は、偶発的な外傷、又は外科的あるいは侵襲的処置などの医療的介入によって起こり得ます。損傷が発生すると、一連の正常な生理学的事象により血小板の接着が開始され、最終的には血栓が形成されます。この保護メカニズムが損傷を封じ、治癒プロセスを開始します。しかし、時にはこのプロセスが過度になったり、不適切になったりする場合があります。
VTE のリスクがあるのはどのような人か?
外科入院患者は、手術そのものが、麻酔 (凝固亢進)、筋弛緩剤 (鬱血)、外科的介入
(血管損傷) など、大きなリスク上昇を引き起こすため、特にリスクの高いグループ7 です。非外科系入院患者もまた、VTE のリスクが高いことが明らかになっています。
Henrik Runnerström は次のように語っています。「VTE には数多くの要因が関与しています。寝たきりの人や高齢者に関連することが多いとはいえ、一見健康で体調が良く、運動能力のある個人にも起こりうることなのです。」
スウェーデンの元エリートホッケー選手、Stefan Elvenes はこの例です。スウェーデンとデンマークのトップレベルで 22 年間活躍し、プロアイスホッケーキャリアを引退した数ヵ月後、彼は左脚の後ろの腫れに気づきました。
「医師から、それは血栓だと告げられた時、私には信じられませんでした。私はまだ 37 歳でとても健康でした。こんなことになるとは思ってもみませんでした」と Stefan は語っています。
若くて運動能力の高い人にも血栓ができる可能性はあると言われ、Stefan は抗凝血剤による治療を受けて、それは功を奏しました。しかし、薬を止めてから 3 週間後に、彼は深刻なパニック発作に襲われました。
「頭の片隅で、薬をやめたらまた血栓ができるかもしれない、と思っていました。恐らくそれがパニック発作の引き金になったのでしょう」と Stefan は言います。「長い間、精神的にボロボロでした。でも、心理カウンセラーによる定期的なセラピーを受けて、恐怖から抜け出すことができました。現在は穏やかに過ごせています。」
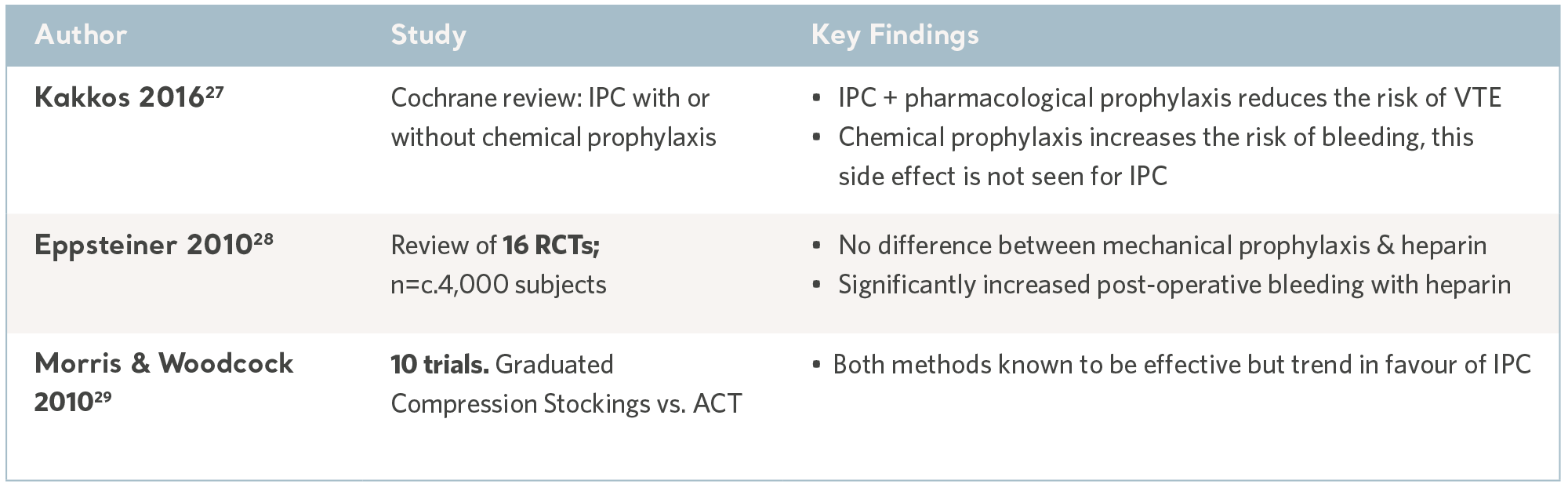
VTE の予防
Stefan が治療を受けた抗凝血剤のような薬理学的予防は、VTE に対処する 1 つの方法です。予防戦略には、間欠的空気圧迫 (IPC) や受動型段階的圧迫ストッキング (GCS) など、さまざまな機械的方法も含まれます。
IPC は、説得力のあるエビデンスに基づいており、副作用がほとんどない、確立された実証済みの療法です。VTE のリスクがある幅広い入院患者に行うことができます。
IPC の目的は、電動ポンプに接続されたカフの断続的な膨張と収縮によって、深部静脈から血液を送り出すことです。
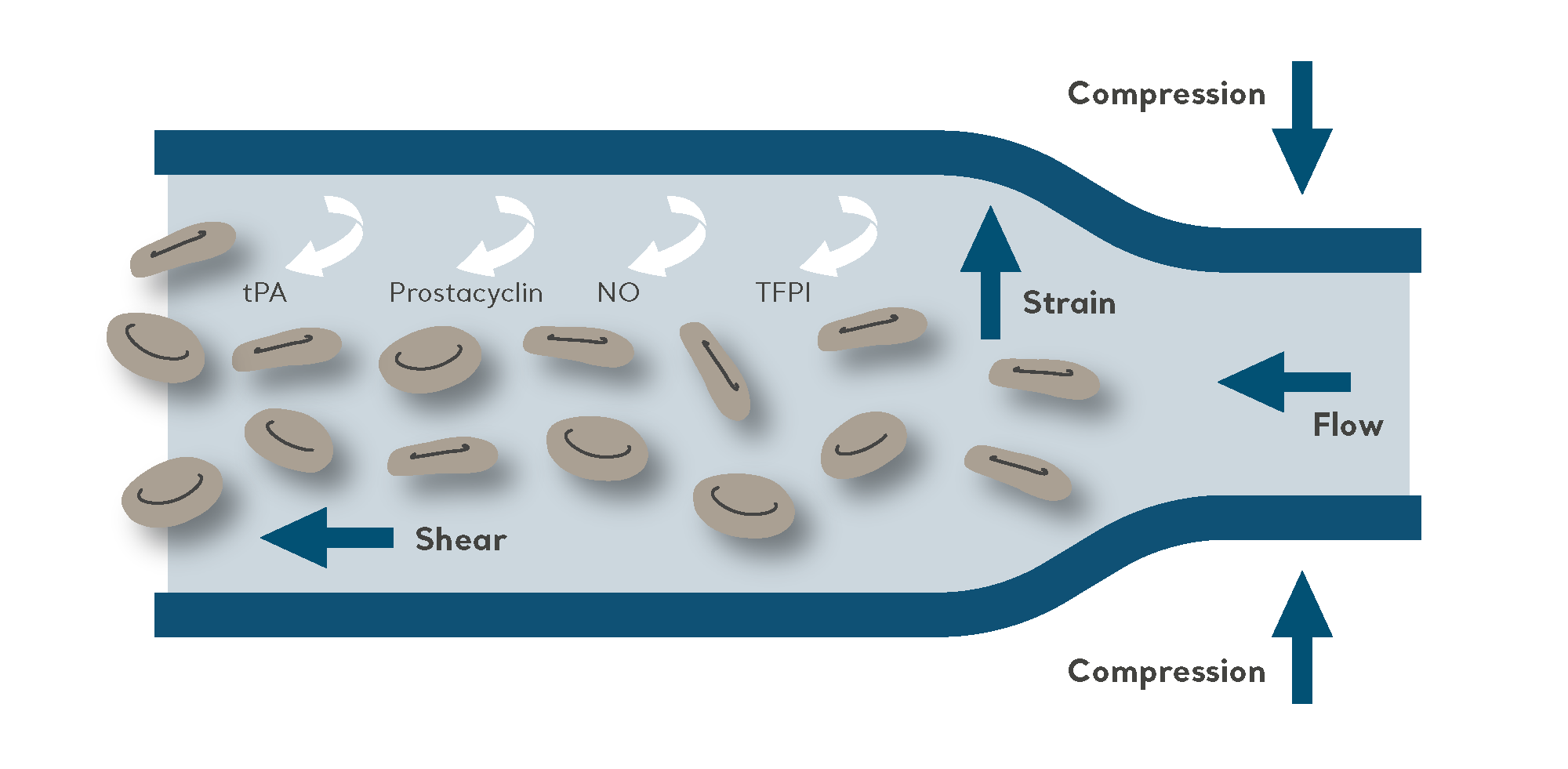
IPC は、VTE 予防の非侵襲的機械法として、出血リスクの高い患者など、単独予防様式として使用する場合に効果的です。また、一般的には高リスク患者の薬理学的予防 (VTE のリスクをさらに低減するため) と組み合わせて使用されています。
VTE 予防分野で IPC を活用する上での信頼できるパートナー
1970 年代以降、VTE に関する研究では、下肢深部静脈への IPC が予防に有効であることが明確に示されてきました。それ以来、Arjo は、世界中の施設を支援するために、使いやすくて臨床的に効果的な IPC システムの開発に貢献してきました。 Flowtron Active Compression System (ACS) シリーズは、快適性、使いやすさ、費用対効果を通じて、臨床的有効性を高めるように設計されています。
Arjo はまた、患者のケアの質の向上と、深部静脈血栓症と肺塞栓症に取り組む医療従事者の支援にも専念しています。
「当社の取り組みは、Flowtron Active Compression System に含まれるポンプやカフの供給だけにとどまりません。Arjo は、製品にサービスや価値ある知識を付加するパートナーとなることで、競合他社と一線を画したいと考えています」と Henrik Runnerström は語ります。
彼は続けます。「ヘルスケア提供者がリスクを認識していても、予防戦略を最適化するために必要な時間、トレーニング、リソースが不足していることがあります。これらの課題を理解することは、VTE の予防と治療能力を向上させるために設計されたサービスとトレーニングプログラムを開発するための基盤です。」
Flowtron Active Compression System - プラグアンドプレイソリューション
Arjo のソリューションである Flowtron Active Compression System は、空気圧式ポンプを使用して足底、下腿、大腿まわりのカフを膨らませます。
Henrik は次のように述べています。「ふくらはぎの筋肉ポンプの作用を模倣することで、IPC は深部静脈での血液循環を促進し、血液の凝固を防止するのに役立ちます。これは、説得力のあるエビデンスに基づいた、確立された実証済みの治療法です。」

Flowtron ACS900 ポンプ (上の画像) は、様々なタイプのカフで均一圧迫と連続的圧迫の両方を提供します。SmartSense TM Automatic Garment Recognition (下図参照) は、ワンボタンで起動する、真のプラグアンドプレイソリューションです。
「この高い柔軟性により、医療施設で複数のタイプのポンプを使用する必要性が軽減されます」と Henrik は語ります。「システムはセットアップと操作が簡単で、内蔵バッテリーのおかげで、ポンプ本体が電源コンセントに接続されていない場合でも、中断せずに治療を行うことが可能です。」
さらに、彼は続けます。「間欠的空気圧迫を提供する上で、当社のカフ製品と組み合わせたこのシステムは、患者にとって快適で、医療提供者にとって便利で、臨床的に効果的なものになります。患者ケアに関わるすべての人の治療法遵守に貢献するのです。」
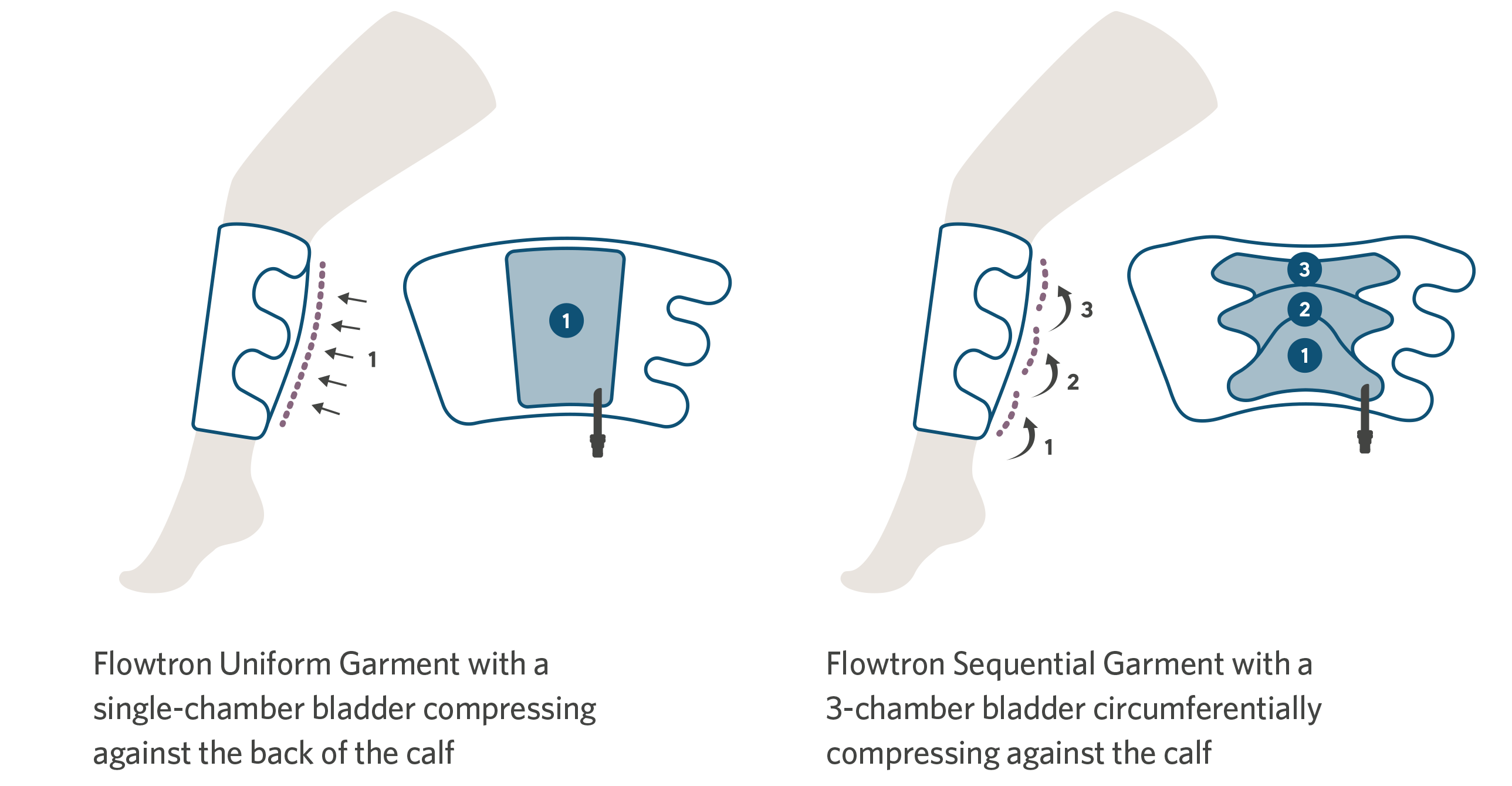
ニーズに応じて、ふくらはぎ丈または太もも丈のカフ、連続圧迫またはユニフォーム圧迫から選択できます。小柄な方から肥満の方まで幅広いサイズの方に利用可能です。足の圧迫は、レギュラーサイズとラージサイズがあります。異なるカフを同時に使用できます。カフの選択は、臨床医が行います。
Henrik Runnerström は次のように説明しています。「国際的ガイドラインでは、治療は1 日あたり 18 ~ 24 時間連続で行うことが推奨されています8。研究によると、着心地の良さと、患者の長期着用意欲には直接的な関係があることがわかっています9 。当社は、通気性のよいファブリックを使用することで、患者の快適性を向上させることを目指しています。これにより、熱や湿気を通過させて涼しく乾燥した状態を保てます。」
Flowtron Active Compression System について、詳しくはこちら
Flowtron IPC - 臨床データ
臨床研究
VTE 予防の一般的な形態としての、間欠的空気圧迫を裏付ける初期の調査研究の多くは、現在の Flowtron シリーズの前身を使って実施されました。この技術は更新されましたが、サイクル圧力、膨張率、サイクル間隔などの基本的な設計原理は同じです。
IPC の抗血栓作用および線維素溶解効果を示す研究により、IPC が血栓を形成しにくくするという重要なことが分かりました。 IPC はまた、血栓形成を抑制し、血栓の形成が始まってもそれを破壊します。7
これらの研究で得られた主な知見は、IPCは血栓を形成しにくくすること、また血栓形成の抑制効果を高め、形成され始めた血栓を破壊することでした。
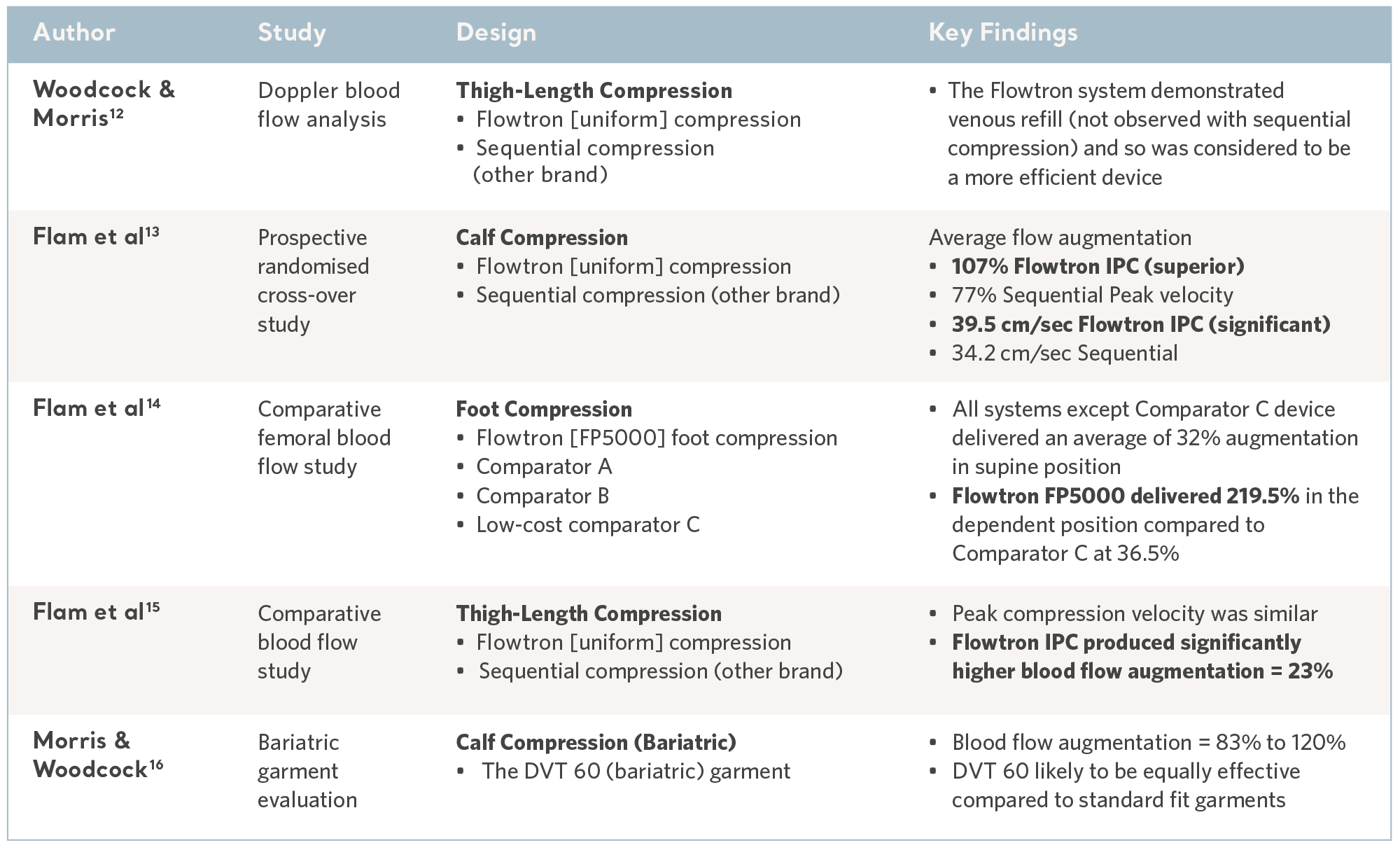
血流比較研究
静脈鬱滞の逆転は予防の鍵です。Flowtron IPC シリーズは多くの比較ラボ試験の対象となっており、一貫して好ましい結果10、11 を示しています。下の表をご覧ください。
ラボ試験からのエビデンス
臨床的有効性
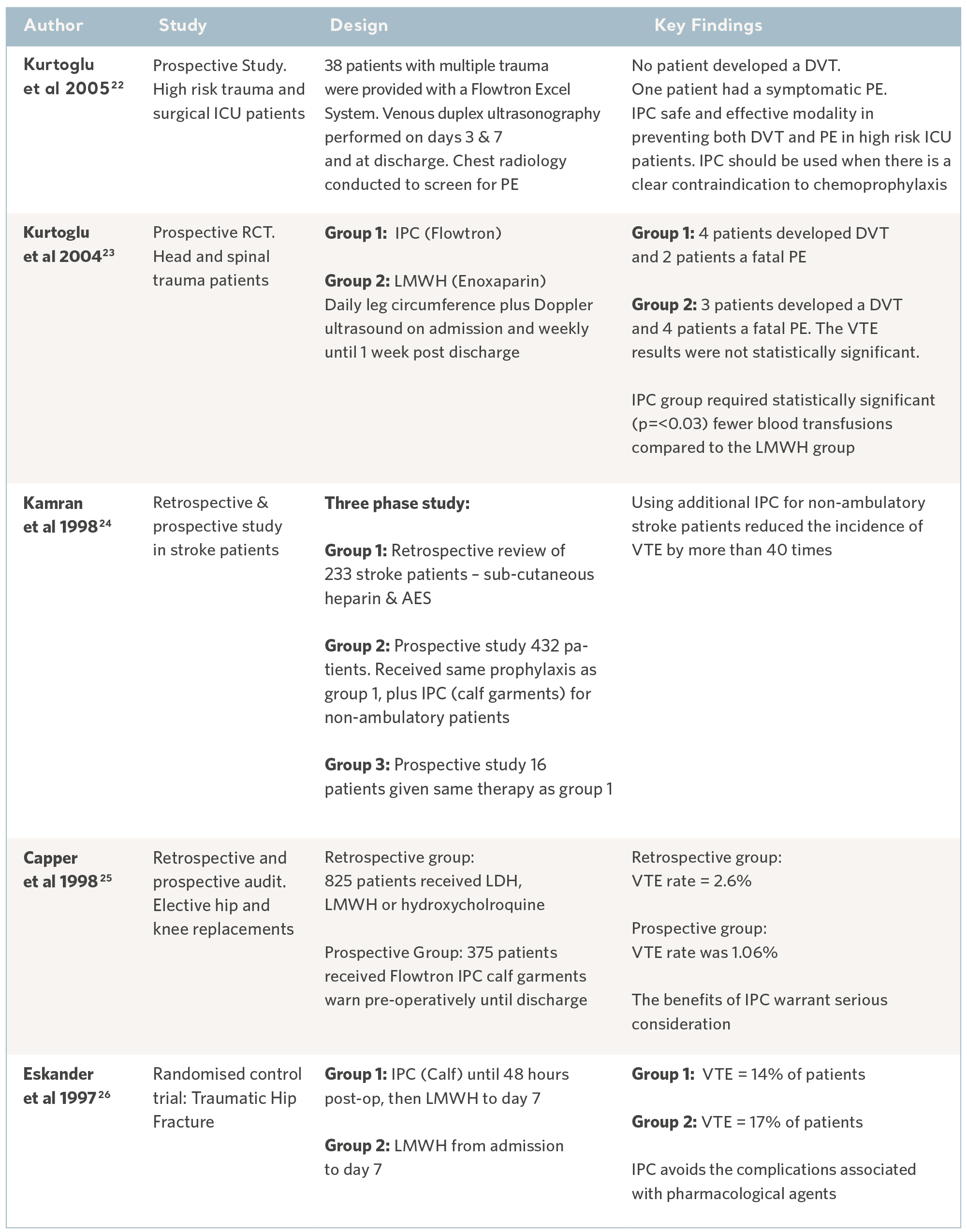
過去 30年間、独立した専門家たちが多くの臨床研究を実施してきました。被験者は、幅広い臨床分野にわたって、最もリスクの高い患者集団から、募集されてきました。その結果は、他の予防法と併用する場合も、または他の予防法に代わって用いる場合でも、Flowtron IPC シリーズの予防能力を一貫して実証しています。IPC は現在、有効な予防法として広く受け入れられていますが、これら過去の研究には、なお価値があります17。下の表をご覧ください。
Flowtron 臨床結果研究
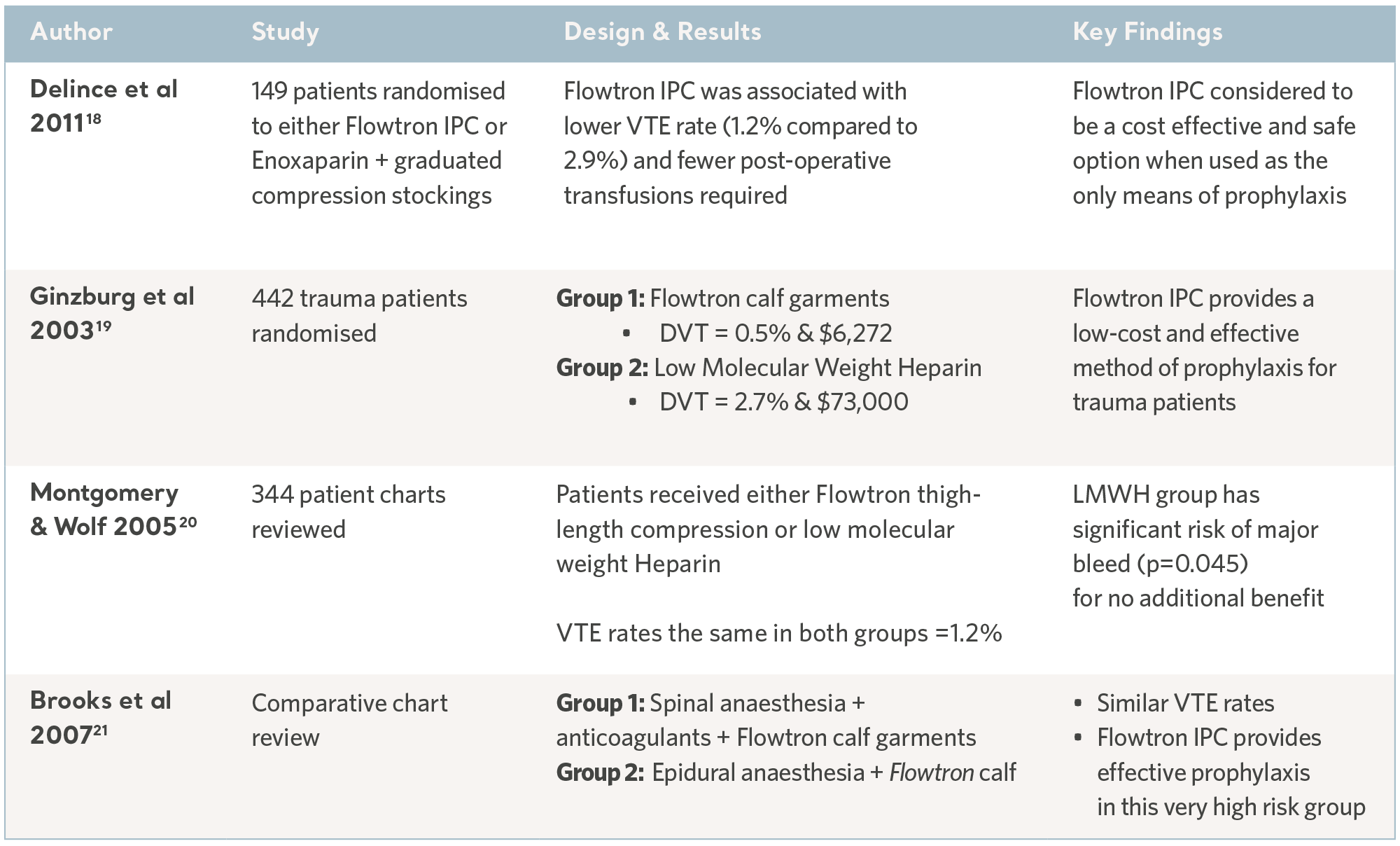
専門グループにおける Flowtron エビデンス
メタ分析と系統的レビューからの IPC エビデンス
すべての予防的介入と同様、IPC は、適切なタイミングで適切な患者に使用した場合にのみ有効です。これはつまり、VTE が発症する前にリスクのある患者を特定する、ということです。
同時に、副作用のリスク、特に抗凝固剤の使用に伴う出血のリスクを考慮しなければなりません。
IPC の全体的な臨床的有用性を判断するために、複数のエビデンスソースを結びつけて行うメタ分析と系統的レビューは、有用な情報源であり、処方の指針となります。
系統的レビューの延長として、国内および国際的な臨床実践ガイドラインを発行することにより、確実で現代的な研究が個別の推奨事項に変換されます。知識のギャップは国際的なコンセンサスパネルによって埋められます。表現はさまざまですが、推奨事項はほぼ一貫しており、すべてにおいて IPC が効果的で安全な治療として受け入れられています。下の表をご覧ください。
系統的レビューからの IPC エビデンス
利便性
他の予防法と同様、IPC は正しく管理され、使用する患者が忍容して初めて有益となります。快適性と使いやすさは重要ポイントであり、患者との適合性は様々です。30
忙しい臨床環境では、直感的なユーザーインターフェイスと適切な安全機能により、危害のリスクを最小限に抑えることができます。これらの側面のいくつかは、使用試験および独立した技術査定により評価されています。それらの機能には、安全性、品質、使いやすさ、および費用対効果が含まれます。下の表をご覧ください。
ユーザビリティ研究からのエビデンス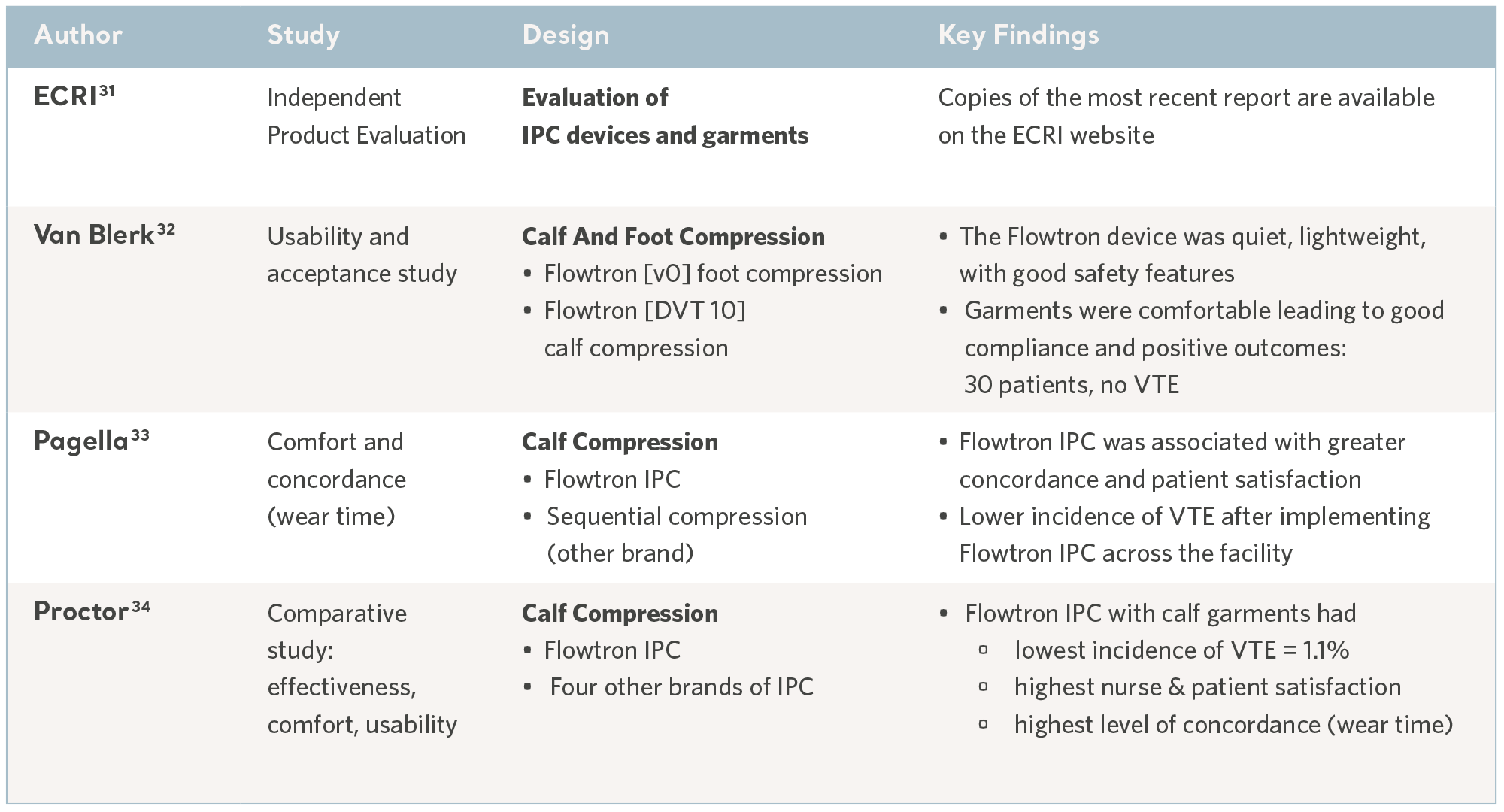
Flowtron IPC に関する臨床データについて、詳しくはこちら
参考文献
1- Beckman MG, Hooper WC, Critchley SE et al. Venous thromboembolism: a public health concern. Am J Prev Med. 2010; 38(4): S495-501.
2- Nelzen O, Bergqvist D, Lindhagen A. Leg ulcer etiology - a cross sectional population study. J Vasc Surg. 1991; 14: 557-64 cited in Nicolaides A, Fareed J, Kakkar A et al. Prevention and treatment of venous thromboembolism - International Consensus Statement. International Angiology. 2013; 32(2): 111-260.
3- Ruppert A, Steinle T, Lees M. Economic burden of venous thromboembolism: a systematic review. J Med Econ. 2011; 14(1): 65-74
4- Prevention and treatment of venous thromboembolism. Heart.org. https://www.heart.org/en/health-topics/venous-thromboembolism/prevention-andtreatmentof-venous-thromboembolism-vte. Last accessed December 2019.
5- Jha AK, Larizgoitia I, Audera-Lopez C et al. The global burden of unsafe medical care: analytic modelling of observational studies. BMJ Qual Saf 2013; 22: 809-15.
6- Reitsma PH, Versteeg HH, Middeldorp S. Mechanistic view of risk factors for venous thromboembolism. Arteriosclerosis, thrombosis and vascular biology. 2012; 32(3): 563-8.
7- Nicolaides A, Fareed J, Kakkar A et al. Prevention and treatment of venous thromboembolism - International Consensus Statement. International Angiology. 2013;32(2): 111-260.
8- Guyatt GH, AKL EA, Crowther M et al. Executive Summary: Antithrombotic Therapy and Prevention of Thrombosis. 9th edition. American College of Chest Physicians. Evidence-Based Clinical Practice Guidelines. Chest. 2012; 141(2):7S-47S.
9- Pagella P, Cipolle M, Sacco E et al. A randomised trial to evaluate compliance in terms of patient comfort and satisfaction of two pneumatic compression devices. Orthop Nurs. 2007; 26(3):169-74.
10- Morris RJ, Giddings JC, Ralis HM, et aL. Haematological and haemodynamic comparison of the Kendall AV Impulse™ and the Arjo [Huntleigh] FP5000 Intermittent Pneumatic Foot Compression System. Arjo Clinical Report 2003.
11- Westrich G, Specht LM, Sharrock NE et al. Venous haemodynamics after total knee arthroplasty: evaluation of active dorsal to plantar flexion and several mechanical compression devices. The Journal of Bone & Joint Surgery. 1998; 80B(6): 1057-1066.
12- WoodcockJPandMorrisRJ.TheeffectoftheKendallSCDTMandArjo[Huntleigh]DVT30 garments on femoral and popliteal vein blood flow measurements. Arjo Clinical Report. 2002.
13- Flam E, Berry S, Coyle A et al. Blood flow augmentation of intermittent pneumatic compression systems used for the prevention of deep vein thrombosis prior to surgery. The American Journal of Surgery. 1996; 171(3): 312-315.
14- Flam E, Nackman G, Tarantino D et al. Intermittent pneumatic compression devices of the foot: a comparison of various systems on femoral vein blood flow velocity augmentation in the v supine and dependent, non-weight bearing positions. Arjo Clinical Report 2000.
15- Flam E, Berry S, Coyle A et al. DVT prophylaxis: comparison of two thigh high intermittent pneumatic compression systems. Presented at the meeting of the American College of Surgeons, San Francisco. 1993.
16- Morris RJ and Woodcock JP. Intermittent pneumatic compression for bariatric patients – the DVT60 compression garment. Arjo Clinical Report 2003.
17- Falck-Ytter Y, Francis CW, Johanson NA et al. Antithrombotic Therapy and Prevention of Thrombosis, 9th edition: ACCP Evidence Based Clinical Practice Guidelines: Prevention of VTE in Orthopedic Surgery Patients. Chest. 2012; 141: S2.
18- Delince P. RCT of intermittent pneumatic compression (IPC) versus low molecular weight heparin (LMWH) plus anti-embolic stockings (AES) in the prevention of venous thromboembolism during elective hip and knee surgery. Am. Ass. Orth. Surg. Conference 2011.
19- Ginzburg E, Cohn S, Lopez J et al. Randomised clinical trial of intermittent pneumatic compression and low molecular weight heparin in trauma. British Journal of Surgery. 2003; 90: 1338- 1344.
20- Montgomery JS and Wolf JS (2005). Venous Thrombosis Prophylaxis for Urological Laparoscopy: Fractionated Heparin versus Sequential Compression Devices. The Journal of Urology. 2005; 173: 1623-1626.
21- Brooks PJ, Keramati M, Wickline A . Thromboembolism in patients undergoing total knee arthroplasty with epidural analgesia. Journal of Arthroplasty. 2007; 22(5): 641-643.
22- Kurtoglu M, Guloglu R, Ertekin C et al. Intermittent pneumatic compression in the prevention of venous thromboembolism in high-risk trauma and surgical ICU patients. Turkish Journal of Trauma & Emergency Surgery. 2005; 11(1): 38-42.
23- Kurtoglu M, Yanar H et al. Venous thromboembolism prophylaxis after head and
spinal trauma: Intermittent pneumatic compression devices versus low molecular weight heparin. World Journal of Surgery. 2004; 28(8): 807-811.
24- Kamran SI, Downey D and Ruff RL. Pneumatic sequential compression reduces the risk of deep vein thrombosis in stroke patients. Neurology. 1998; 50(6): 1683- 1688.
25- Capper C. External pneumatic compression therapy for DVT prophylaxis. British Journal of Nursing. 1998; 7(14): 851-854.
26- Eskander M, Limb D, Stone M et al. Sequential mechanical and pharmacological thrombo prophylaxis in the surgery of hip fractures. International Orthopaedics. 1997; 21: 259-261.
27- KakkosSK, Caprini JA, Geroulakos G, et al.Combined intermittent pneumatic leg compression and pharmacological prophylaxis for prevention of venous thromboembolism. Cochrane Database of Systematic Reviews. Wiley & Sonds. 2016; 9. www.cochranelibrary.com
28- Eppsteiner RW, Shin JJ, Johnson J, van Dam RM. Mechanical compression versus heparin therapy in postoperative and post trauma patients: a systematic review and meta-analysis. World Journal of Surgery. 2010; 34(1): 10-19.
29- Morris RJ, Woodcock JP. Intermittent pneumatic compression or graduated compression stockings for deep vein thrombosis prophylaxis? A systematic review of direct clinical comparisons. Annals of Surgery. 2010; 251(3): 393-6.
30- Elpern E, Killeen K, Patel G, Senecal PA. Original Research: The Application of Intermittent Pneumatic Compression Devices for Thromboprophylaxis. AJN The American Journal of Nursing. 2013 Apr 1;113(4):30-6
31- ECRI Institute. March 2017 https://www.ecri.org/Pages/default.aspx
32- Van Blerk D. Evaluating an Intermittent Compression System for Thromboembolism Prophylaxis. Professional Nurse. 2004; 20(4): 48-49.
33- Pagella P, Cipolle M, Sacco E et al. A randomised trial to evaluate compliance in terms of patient comfort and satisfaction of two pneumatic compression devices.
Orthopaedic Nursing. 2007; 26(3): 169-174.
34- Proctor MC, Greenfield LJ, Wakefield TW et al. A clinical comparison of pneumatic compression devices: the basis for selection. Journal of Vascular Surgery. 2001; 34(3): 459-464.