Bouger pour guérir
En mettant l’accent sur la mobilité assez tôt et régulièrement dans le parcours de convalescence d’un patient, la possibilité de rééducation est optimisée. Notre nouveau guide de rééducation « Réhabilitation par la stimulation du mouvement » propose des suggestions pour aider et améliorer les moments propices à la mobilité en introduisant la technologie comme aide à la rééducation.
Notre objectif est d’aider le personnel soignant à reconnaître les opportunités de mobilité pour le patient tout au long de la journée et de soutenir les médecins et soignants grâce à une utilisation innovante des équipements pour des activités de rééducation et de mobilité validées sur le plan clinique.

« Aider les patients en soins intensifs à être alertes, mobiles et conscients de leur environnement sans crainte n’a jamais été aussi difficile ou important. Une mobilité précoce constante est essentielle pour permettre aux personnes de ne pas simplement survivre et de bien récupérer jusqu’au retour à leur domicile. »
Heidi Engel, Spécialiste clinique en soins intensifs
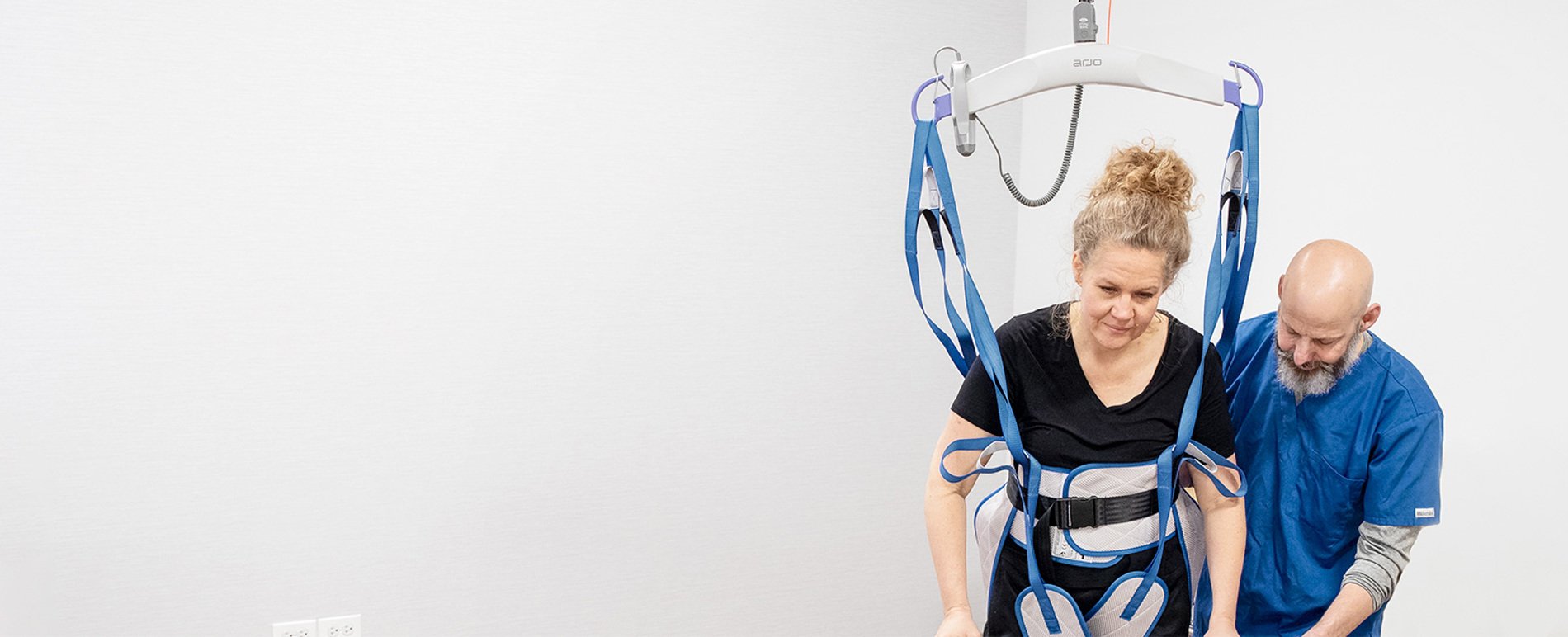
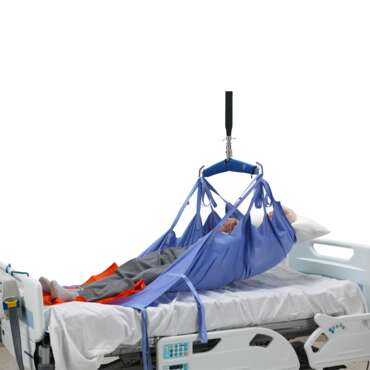
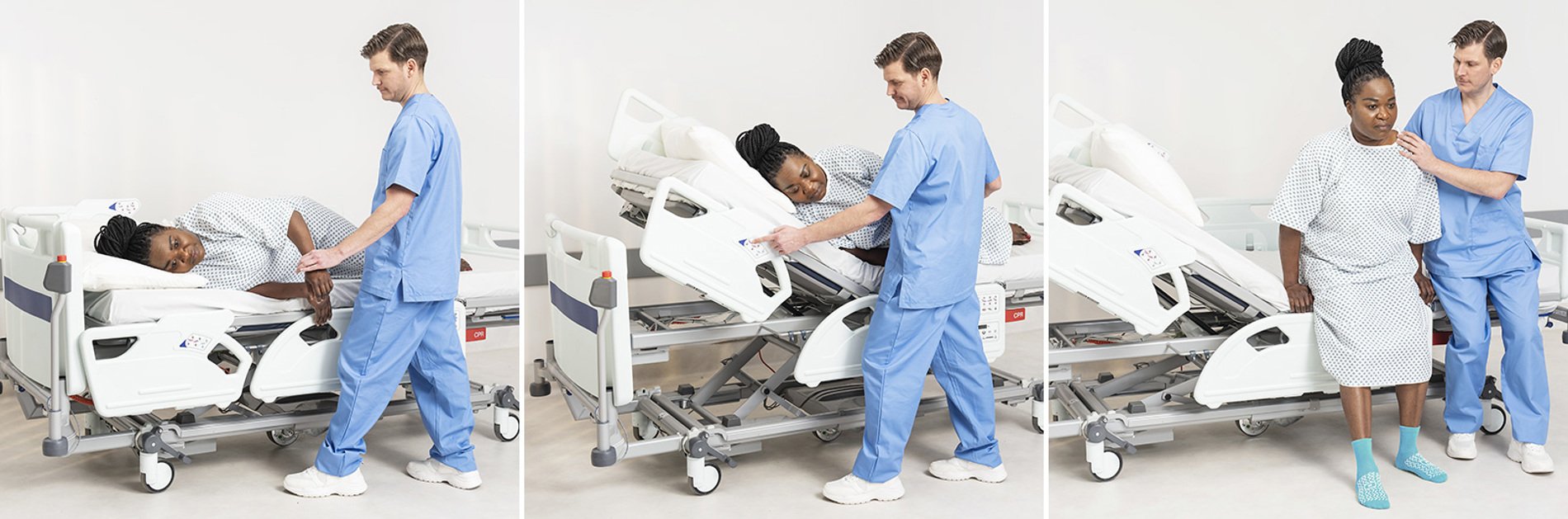
Asseoir un patient sur le bord du lit constitue une partie importante de l’évaluation précoce du patient, d’un programme de rééducation structuré et d’un plan d’assise.
S’asseoir au bord du lit fournit un stimulus neurologique pour faciliter le réveil et l’orientation.¹
Les activités peuvent inclure :
- la mise en position assise au bord du lit avec plusieurs soignants.
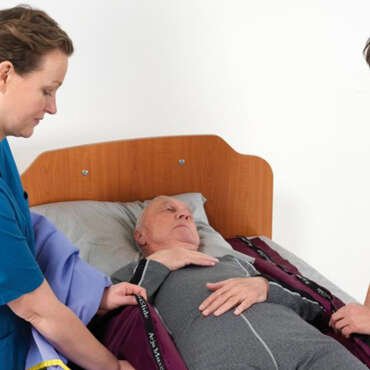
- des mouvements centraux sur le bord du lit à l’aide d’un drap de transfert.
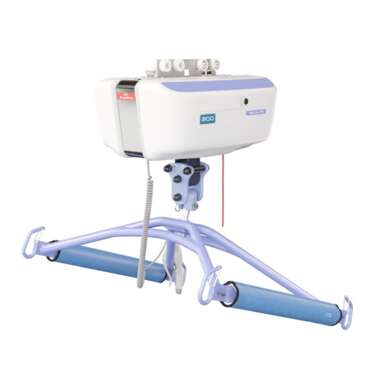
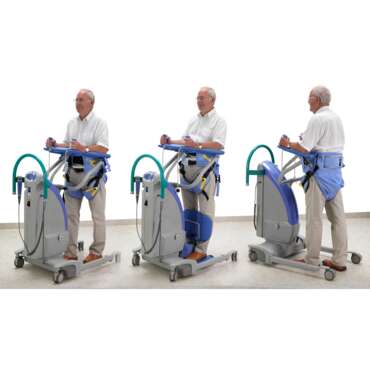
- la mise en position assise au bord du lit à l’aide d’un lève-personne passif et d’un harnais.
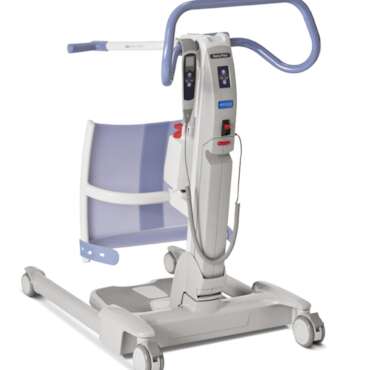
- la mise en position assise au bord du lit avec un lève-personne actif.
« Nous ne pourrions pas faire participer la majorité de nos patients à une rééducation précoce sans les bons outils » James Bruce, ergothérapeute
La morphologie et la taille d’une personne, le support thérapeutique et même son état de santé ou émotionnel peuvent influencer sa posture assise.
Une position assise efficace peut aider à :²
- réduire l’atrophie musculaire
- améliorer l’équilibre, la force et le conditionnement en position assise
- accroître la sensibilisation à l’environnement
- améliorer la qualité de vie, le bien-être et la participation aux activités de rééducation fonctionnelle

« La rééducation est un continuum. Un équipement approprié permet aux patients de progresser tout en assurant leur sécurité et celle du personnel soignant. » Dr David McWilliams, physiothérapeute consultant
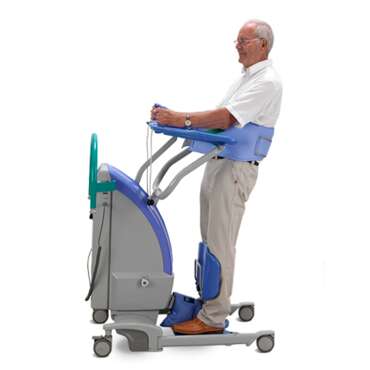
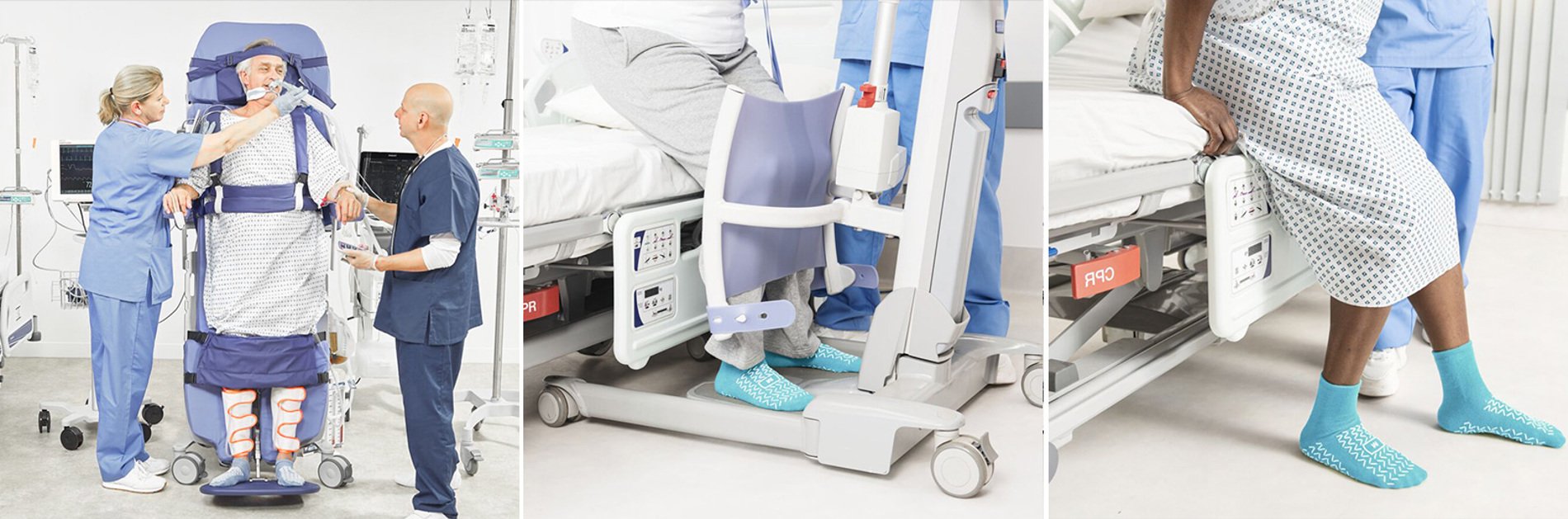
Facilitation de la rétroaction proprioceptive grâce aux articulations porteuses
- Cette verticalisation précoce implique un défi orthostatique qui peut permettre de réduire la détérioration des systèmes vitaux du corps ou constituer la première étape du traitement d’une hypotension orthostatique.
- Prévention et réduction de l’impact de la déminéralisation osseuse³
- Mobilisation de l’activation musculaire en tenant compte de la réponse autonome des systèmes vitaux du corps.
- Adaptation de l’environnement afin d’offrir une meilleure position pour communiquer, manger et boire ou effectuer des activités fonctionnelles.
« La certitude que le patient et le personnel soignant sont en sécurité pendant une séance d’exercice, libérant ainsi les mains pour faciliter le mouvement. » Tracy Fulcher, neurophysiothérapeute
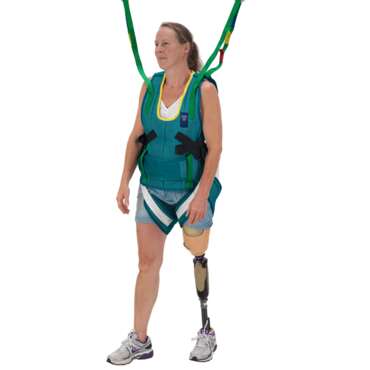
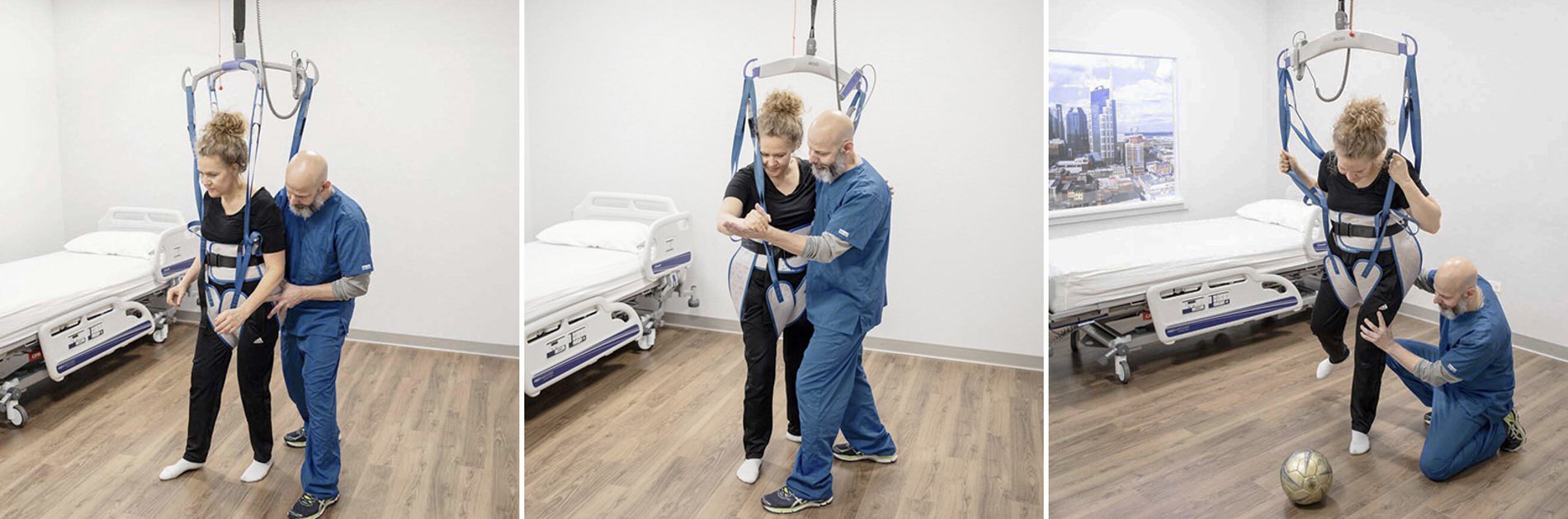
Les programmes de rééducation reconnaissent l’importance de se concentrer sur les activités spécifiques de la vie quotidienne significatives pour les individus. La technologie peut aider à fournir un soutien supplémentaire pour certaines des activités que le patient effectuerait normalement à domicile, telles que :
- le nettoyage et les activités domestiques
- la pratique d’activités sportives ou avec des enfants
- la danse
- le franchissement d’obstacles de la vie quotidienne
L’utilisation d’un lève-personne sur rail avec un harnais de déambulation peut apporter un soutien important au patient, ce qui permet au thérapeute de faciliter ces activités importantes de la vie quotidienne.
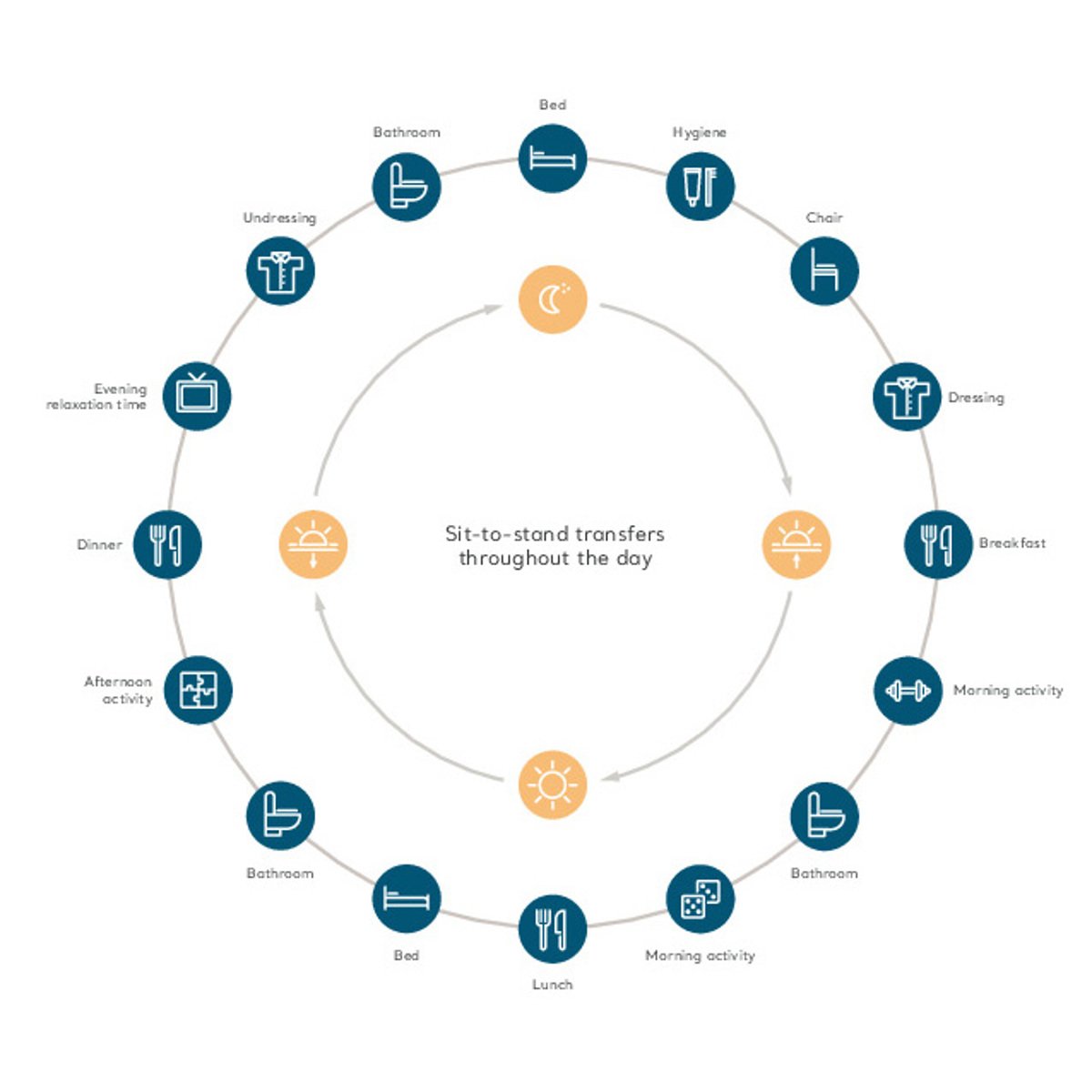
Maximiser les opportunités de stimulation de la mobilité : Moments de mobilité tout au long de la journée
Une étude clinique visant à surveiller suffisamment tôt les niveaux de mobilité pendant un séjour à l’hôpital a révélé qu’en moyenne, les patients hospitalisés âgés passaient 83 % de leur temps allongés dans leur lit, malgré leur capacité à marcher de façon autonome.⁷
Le personnel soignant doit tenir compte de la fréquence à laquelle son patient a bougé chaque jour. Le personnel soignant a-t-il profité de toutes les occasions pour encourager et soutenir la mobilité dans la mesure du possible ?
Références
- Chang AT, Boots RJ, Brown MG, et al. Ventilatory changes following head-up tilt and standing in healthy subjects. Eur J Appl Physiol. 2005;95(5–6):409– 17 Cited in Clinical Evidence Summary – ICU Early Mobility Solutions publié par Arjo. A00007.1.2.UKI.EN en mars 2020
- Carr J.H., Shepherd R. B., (2011) Neurological Rehabilitation, Optimising motor performance. Seconde édition, Churchill Livingstone, publiée le 27/07/2010 chez Paperback, ISBN : 9780702040511, ISBN de l’e-book : 9780702044472
- Burnfield J, McCrory B, Shu Y et al (2013). Comparative kinematic and electromyographic assessment of clinician and device assisted sit-to-stand transfers in patients with stroke. Physical Therapy, 93(10): 1331-1341
- Guidelines for Care: Person-centred care of people with dementia living in care homes 2011 https://alzheimer.ca/en/Home/We-can-help/Resources/For-health-care-professionals/culture-change-towards-person-centredcare/guidelines-for-care Page consultée le 15-10-2020
- https://www.england.nhs.uk/wp-content/uploads/2016/04/ rehabilitationcomms-guid-16-17.pdf Document consulté le 25-9-2020
- NHS (2014). Rehabilitation, reablement and recovery. Rehabilitation is everyone’s business: Principles and expectations for good adult rehabilitation. Wessex Strategic Clinical Networks. Extrait de : https://www.networks.nhs.uk/nhs-networks/clinical-commissioning-community/improving-adultrehabilitation-services/principles-expectations
-
Brown, C.J., Redden, D.T., Flood, K.L. and Allman, R.M. (2009), The Underrecognized Epidemic of Low Mobility During Hospitalization of Older Adults. Journal of the American Geriatrics Society, 57: 1660 1665. https://doi.org/10.1111/j.1532-5415.2009.02393.x